Chirurgie endocrinienne
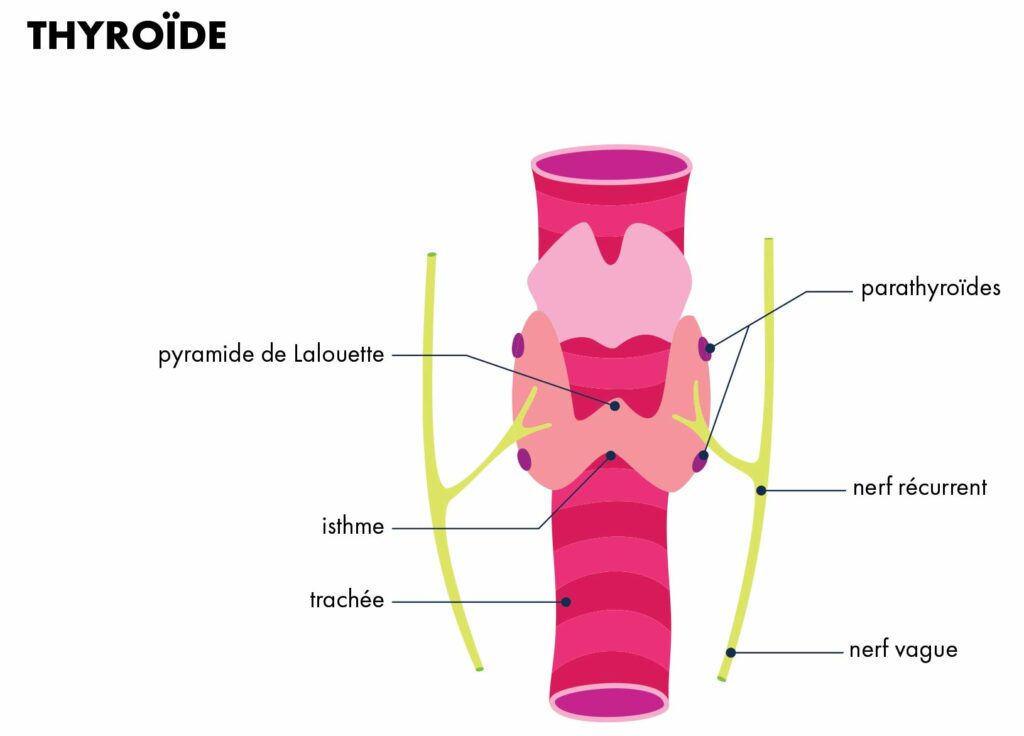
La thyroïde
La thyroïde est une glande endocrine c’est à dire qu’elle sécrète des hormones (T3 et T4) qui interviennent dans la régulation cardiaque, intestinale, de la température et dans le métabolisme des graisses et sucres.
Des anomalies thyroïdiennes sont présentes chez 40% des femmes et 10% des hommes mais toutes ne justifient pas une chirurgie.
Les explorations
L’examen du cou et la palpation peuvent permettre de détecter des nodules ou un goitre thyroïdien. Un dosage des hormones thyroïdiennes T4, T3 et TSH dans le sang est réalisé.
Une échographie avec si besoin une cytoponction à l’aiguille des nodules est pratiquée.
Une scintigraphie peut être nécessaire.
Les pathologies chirurgicales
La maladie de Basedow: en cas de résistance au traitement médical, de rechute après son arrêt, en cas de projet de grossesse ou de volumineux goître une chirurgie est indiquée.
Si la chirurgie résout l’hyperthyroïdie elle ne fait pas toujours régresser l’exophtalmie.
En cas d’hyperthyroïdie avec un nodule chaud ou toxique une chirurgie du côté pathologique peut être proposée en cas de nodule unique. En cas de goitre multinodulaire une thyroïdectomie totale est indiquée.
Les nodules froids peuvent présenter une indication car ils augmentent progressivement de volume, peuvent être responsable d’une gêne à la déglutition ou d’une dyspnée et surtout quelques uns sont des cancers.
En cas de nodule unique une lobectomie du côté pathologique vous sera proposé, en cas de découverte de cancer thyroïdien (20-25% des cas), le deuxième côté devra être retiré (totalisation de thyroïdectomie) et parfois avec un curage ganglionnaire.
Si le diagnostic de cancer thyroïdien est réalisé en pré opératoire grâce à la cytoponction, on réalisera une thyroïdectomie totale associée au curage ganglionnaire nécessaire selon les constatations échographiques.
Selon les résultats de l’anatomopathologie un traitement par Iode radioactif pourra être nécessaire après la chirurgie.
Le pronostic de ce type de cancer est généralement excellent mais une surveillance à vie sera réalisée.
Le goître multihétéronodulaire volumineux est une indication chirurgicale également. Il peux être responsable de compression et de déviation des organes de voisinage entrainant des troubles respiratoires ou de la voix (trachée) ou de la déglutition (oesophage).
Dans environ 15% des cas un cancer peut-être découvert.
La chirurgie
En cas de nodule unique une chirurgie limitée à un lobe (lobectomie) est réalisée, en cas d’atteinte bilatérale une exérèse de l’ensemble de la thyroïde est réalisée (thyroïdectomie totale).
En cas de cancer ou de ganglion visible à l’échographie une exérèse des ganglions lymphatiques (curage) peut être nécessaire. Il est plus ou moins étendu en fonction des constatations.
Vous serez hospitalisé le jour de l’intervention et en général vous sortirez le lendemain de l’intervention. La chirurgie ambulatoire peux vous être proposée en cas de lobectomie. Compte tenu du risque d’hématome compressif de la trachée en cas de thyroïdectomie totale vous serez surveillé une nuit en hospitalisation.
Le geste est réalisé sous anesthésie générale.
Une cicatrice de quelques centimètres dans le cou est nécessaire. Pendant l’intervention nous vérifions l’activité du nerf récurrent grâce au neuro monitoring (NIM). Il permet de confirmer le repérage du nerf et de vérifier son fonctionnement à la fin de la lobectomie et avant débuter le côté controlatéral.
En cas de paralysie du premier côté, une lobectomie sera réalisée plutôt qu’une thyroïdectomie totale afin d’éviter la paralysie récurrentielle bilatérale.
Les complications
L’hématome compressif de la trachée (<1% des cas) impose une reprise chirurgicale en urgence. Il arrive en très grande majorité dans les 24 premières heures justifiant la nuit en hospitalisation.
La dysphonie (trouble de la voix) est rarement définitive (<1%). Elle est généralement due à une atteinte du nerf récurent temporaire ou définitive, celle ci peut être suspectée grâce au neuro monitoring per opératoire. En cas d’altération de la voix ou de dyspnée post opératoire une laryngoscopie pourra être réalisée pour confirmer le diagnostic.
Une rééducation par une orthophoniste sera alors prescrite.
En cas d’envahissement du nerf par un cancer thyroïdien, le nerf ne pourra pas être préservé.
Les paralysies bilatérales sont exceptionnelles (<1/1000) mais graves et peuvent nécessiter une réintubation voire la réalisation d’une trachéotomie transitoire.
Une hypocalcémie (diminution du calcium dans le sang) peux se produire, elle est généralement transitoire mais peut-être définitive dans environ 1% des cas et nécessiter une prise de calcium à vie. Les glandes parathyroïdes sont quatre petites glandes de 4 à 6 mm accolées à la thyroïdes, elles sont repérées et préservées pendant la chirurgie. Cependant elles peuvent présenter une paralysie post opératoire entrainant une hypocalcémie qui de manifeste par des fourmillements (paresthésies) dans les doigts et autour de la bouche pouvant aller jusqu’à la tétanie.
Une supplémentation calcique plus ou moins longue sera alors nécessaire.
Les suites post opératoires
En cas de thyroïdectomie totale un traitement substitutif par hormones thyroïdiennes est nécessaire quotidiennement et à vie. En cas de lobectomie environ 30% des patients ont besoin d’hormones thyroïdiennes.
Des dosages hormonaux réguliers seront nécessaires pour s’assurer du bon équilibre.
La cicatrice sera laissée à l’air à la sortie, elle est protégée par de la colle dermique. Il n’y a pas de soin infirmier à réaliser et elle permet la douche. Un oedème est normal les premiers jours et de petits massages pourront être réalisés au bout de quelques jours. Elle doit être protégée du soleil pendant plusieurs mois après la chirurgie
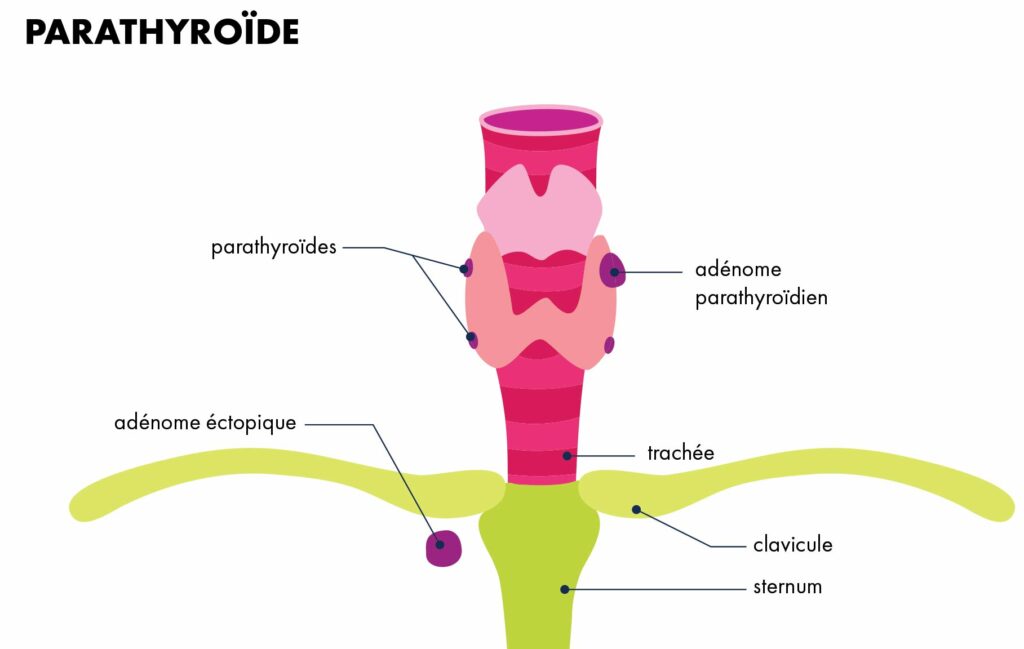
Les parathyroïdes
Il s’agit de quatre glandes endocrines responsables de la régulation du calcium dans le sang grâce à la sécrétion de parathormone (PTH). Elles font quelques millimètres (4 à 6) et sont accolées à la thyroïde.
En cas d’hyperparathyroïdie une chirurgie peut être nécessaire
Les explorations
Le dosage de la calcémie et de la PTH sont les premiers éléments. En cas de suspicion d’hyperparathyroïdie plusieurs examens d’imagerie pourront être réalisés (échographie, scintigraphie au MIBI, scanner et/ou TEP choline) afin de localiser au mieux la ou les glandes pathologiques.
Les pathologies chirurgicales
l’hyperparathyroïdie primaire est une étiologie très fréquente d’hypercalcémie puisque la prévalence est de 1% après 65 ans et de 3% après 80 ans. Dans 80% des cas il s’agit de l’augmentation d’une seule des quatre glandes (adénome unique).
Elle est souvent asymptomatique mais peut être responsable de nombreux symptômes et pathologies dont de l’ostéoporose et des lithiases rénales.
La chirurgie est le traitement de référence avec l’exérèse de l’adénome par abord local.
Les adénomes parathyroïdiens sont très majoritairement bénins, on estime que moins de 1% des lésions parathyroïdiennes sont cancéreuses.
L’hyperparathyroidie secondaire est le plus souvent liée à une maladie rénale chronique. Il existe alors une hypocalcémie qui est alors responsable d’une hyperstimulation de la sécrétion de PTH.
L’hyperparathyroidie tertiaire est l’autonomisation de la sécrétion de PTH indépendamment de la calcémie. Elle résulte souvent d’une hyperparathyroïdie secondaire ancienne et est fréquente chez le patient insuffisant rénal chronique dialysé. Il existe alors une hyperplasie des quatre glandes et la chirurgie nécessite une cervicotomie avec exploration des quatre sites et parathyroïdectomie subtotale.
La chirurgie
Vous rentrerez en hospitalisation le jour de votre intervention avec une sortie le jour même (ambulatoire) ou le lendemain de la chirurgie (J1)
Le geste a lieu sous anesthésie générale.
En cas d’adénome unique, localisé par l’imagerie pré opératoire, on réalise une exérèse de la parathyroïde pathologique par une courte incision dans le cou. Les trois autres glandes ne sont pas vues.
En cas de position ectopique (c’est à dire inhabituelle) de l’adénome, un abord différent peut-être nécessaire et c’est un facteur de risque d’échec de la chirurgie.
En cas d’hyperplasie de quatre glandes ou d’adénome non localisé, on réalise une incision cervicale de quelques centimètres permettant de repérer les glandes et de réaliser une exérèse des glandes pathologiques ou une exérèse sub-totale (des 7/8èmes)
Les suites post opératoires
La cicatrice sera laissée à l’air à la sortie, elle est protégée par de la colle dermique. Il n’y a pas de soin infirmier à réaliser et elle permet la douche. Elle doit être protégée du soleil pendant plusieurs mois après la chirurgie
Il existe en cas d’adénome unique un risque de persistance de l’hypercalcémie pouvant justifier une réintervention chirurgicale. En cas d’exérèse sub-totale il existe un risque d’hypocalcémie définitive avec une supplémentation calcique post opératoire.
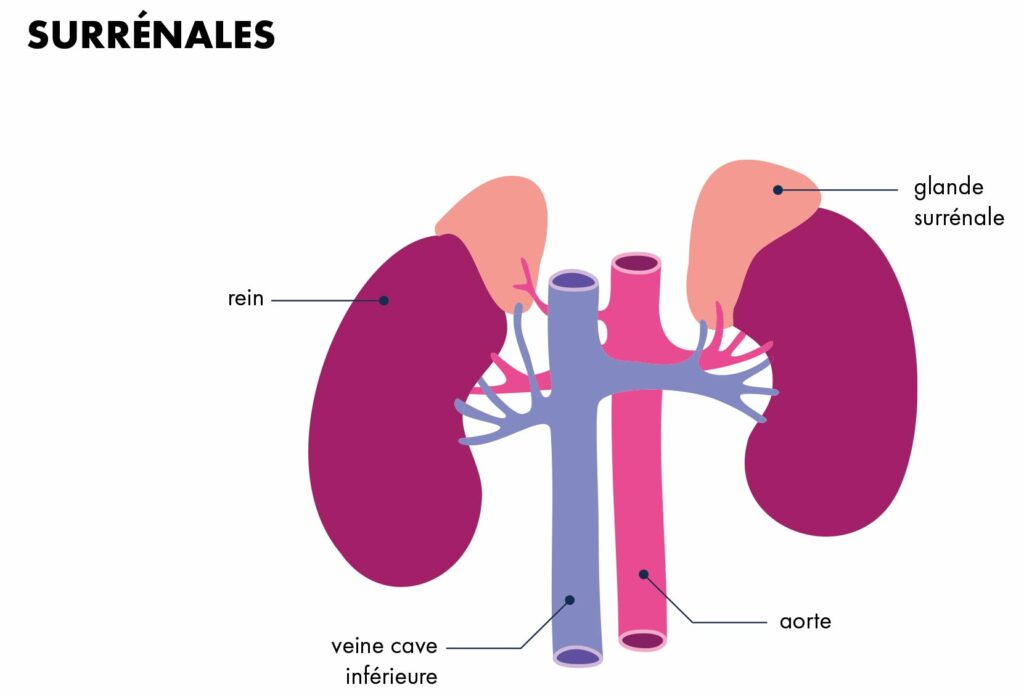
Les surrénales
Il s’agit de deux glandes endocrines situées au pôle supérieur des reins et responsable de la sécrétion de nombreuses hormones dont le cortisol, l’aldostérone et les catécholamines (adrénaline et noradrénaline).
On estime que 4% des scanners abdominaux montre une masse surrénalienne supérieure à 1cm de façon fortuite (incidentalome). Les lésions surrénaliennes peuvent également être diagnostiquées au décours de bilan pour de symptômes variés (hypertension artérielle, pilosité abondante, diabète..).
Toutes ne nécessite pas une chirurgie, l’indication opératoire sera retenue en fonction du bilan réalisé par l’endocrinologue.
Les explorations
Un bilan biologique sanguin et urinaire est généralement nécessaire et souvent réalisé au décours d’une courte hospitalisation en endocrinologie.
Un bilan d’imagerie est souvent associé avec un scanner abdominal au minimum et si besoin des examens plus spécifiques (IRM, TEP scanner, TEP DOPA, DOTATOC, DOTANOC)
Les dossiers sont ensuite discutés au sein de la Réunion de Concertation Pluridisciplinaire (RCP) surrénale du Médipôle pour valider la prise en charge.
Il peux s’agir de lésion bénigne ou maligne.
Les pathologies chirurgicales
L’adénome de Conn, c’est une lésion bénigne de la surrénale responsable d’une hypersécrétion d’aldostérone. Les principaux symptômes sont l’hypertension artérielle et l’hypokaliémie (taux de potassium sanguin faible).
Les adénomes surrénaliens peuvent également sécréter de façon anormale du cortisol réalisant un syndrome de Cushing. Les symptômes sont nombreux et variés: prise de poids, modification morphologique (obésité facio-tronculaire), vergetures pourpres, ostéoporose, hypertension artérielle….
Le phéochromocytome, c’est une lésion bénigne ou maligne de la surrénale responsable d’une hypersécrétion d’adrénaline et de noradrénaline (hormones de stress). Les symptômes peuvent être d’importantes poussées hypertensives associées à des palpitations, des céphalées et une transpiration profuse.
Le corticosurrénalome c’est une tumeur cancéreuse de la surrénale responsable ou non d’une hypersécrétion hormonale. C’est une pathologie très rare avec 0,5 à 2 cas pour 1 000 000 habitants.
Les métastases surrénaliennes peuvent survenir dans l’évolution de tous les cancers mais principalement avec les cancers du poumon, du sein, du rein, du colon et du foie. L’indication chirurgicale peut être retenue en cas de lésion unique ou associé à d’autres lésions résécables.
La chirurgie
Vous serez hospitalisé le jour de l’intervention et en général vous sortirez le lendemain de l’intervention. La chirurgie a lieu sous anesthésie générale et par coelioscopie ou coelioscopie robot-assistée dans la majorité des cas. En cas de volumineuse lésion (>9cm) un abord par laparotomie sera préféré.
En cas de sécrétion de catécholamines (phéochromocytome) une surveillance rapprochée post opératoire au soins continus chirurgicaux pourra être nécessaire.
Les principales complications sont l’hémorragie, une plaie d’un organe abdominal ou une inflammation du pancréas (pancréatite)